Texto e foto: Divulgação /Assessoria |
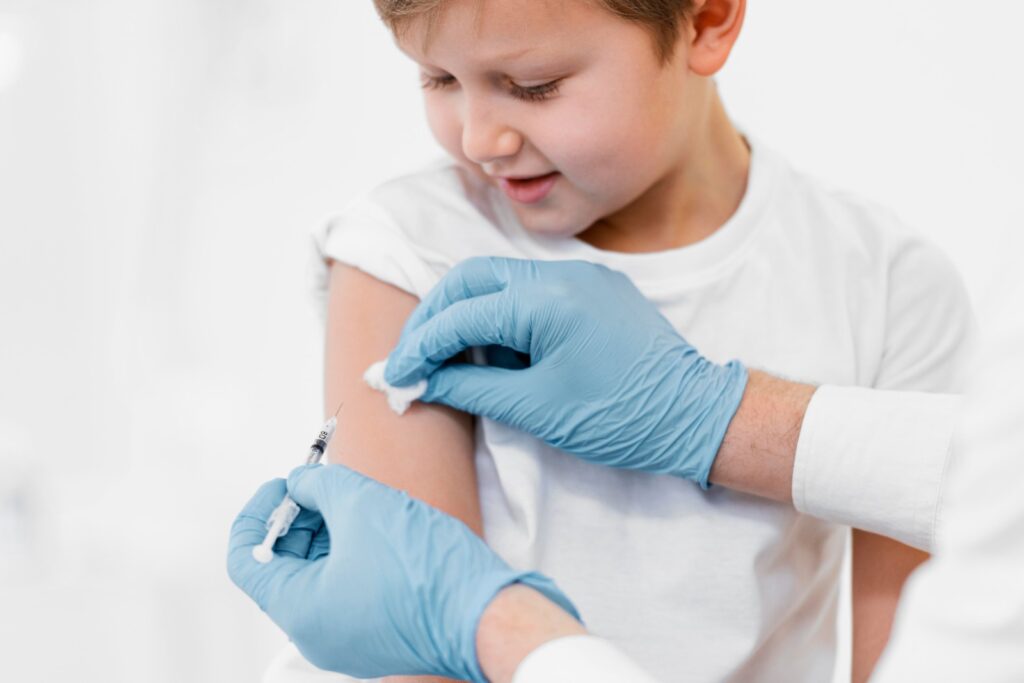
Além de diversão e descanso, as férias escolares de julho são uma excelente oportunidade para os pais atualizarem as vacinas dos filhos. Entre as imunizações importantes do calendário vacinal das crianças e adolescentes, está o HPV (Papilomavírus Humano), indicada a partir dos 9 anos de idade para meninos e meninas, disponível tanto na rede pública quanto privada.
As baixas coberturas do imunizante são um desafio, já que a proteção contra o vírus pode evitar o desenvolvimento de câncer, de colo de útero, pênis e garganta no futuro. Segundo o Ministério da Saúde, entre 2018 e 2024, 75,61% das meninas receberam a primeira dose, enquanto apenas 58,19% retornaram para completar o esquema vacinal de duas doses. Já entre os meninos, o número é menor: somente 52,86% receberam a primeira dose, e 33,12% a segunda.
A meta é uma cobertura mínima de 80% tanto de meninas quanto de meninos.
Mesmo nos adultos que não tiveram acesso à vacina quando adolescentes, o imunizante traz grandes benefícios.
Para mulheres, a indicação é completar o esquema vacinal até os 26 anos de idade e, para homens, até os 45 anos. Também devem fazer uso do imunizante pessoas transplantadas, na faixa etária de 9 a 45 anos, e portadores de HIV. Na rede privada, além da dose Quadrivalente, que protege contra os tipos 6, 11, 16 e 18, existe a opção Nonavalente, que protege contra outros cinco tipos – 31, 33, 45, 52 e 58. Ambas as vacinas podem ser administradas de acordo com o esquema preconizado, que varia conforme o imunizante escolhido.
O HPV é responsável por 99% dos casos de câncer de colo de útero, o terceiro mais frequente entre as mulheres no país. Segundo o infectologista do Sabin Diagnóstico e Saúde, Marcelo Cordeiro dos Santos, o dado é bastante preocupante, e deve ser revertido através de campanhas de conscientização da população sobre a importância da vacina, e principalmente sobre o risco que o HPV representa para a saúde das pessoas.
“A vacina e o uso de preservativos nas relações sexuais são as maneiras mais seguras e eficazes para prevenção contra o HPV. Por isso, é fundamental, que haja a conscientização sobre a sua importância para o enfrentamento à doença”, explica o médico.
De acordo com o Instituto Nacional do Câncer (INCA), estudos internacionais sugerem que entre 25% e 50% da população feminina e 50% da população masculina mundial estejam infectadas pelo HPV.
Contraída principalmente através de relações sexuais, a maioria das infecções por Papilomavírus Humano é transitória, sendo combatida espontaneamente pelo sistema imune, regredindo entre seis meses e dois anos após a exposição, principalmente entre as mulheres mais jovens. “O número de casos nos quais a infecção persiste, pode ocorrer o desenvolvimento de lesões precursoras, que se não forem identificadas e tratadas podem progredir para o câncer”, explica.
Além de se vacinar e usar preservativos, o médico recomenda exames e check-ups regulares para um diagnóstico precoce da doença. O contágio por via sexual é a principal forma de transmissão. Isso inclui contato oral-genital, genital-genital ou mesmo manual-genital. Os preservativos devem ser usados sempre, mas não cobrem todas as partes do corpo que podem ser infectadas. Por isso, é fundamental o acompanhamento médico regular para detectar e tratar a infecção.
Sintomas de infecção por HPV
A doença pode se apresentar na forma clínica com lesões aparentes ou subclínicas, quando os sinais não são perceptíveis. Na forma clínica, é possível perceber verrugas, tecnicamente denominadas condilomas acuminados e popularmente chamadas “cristas de galo”, “figueira” ou “cavalo de crista”. Têm aspecto de couve-flor e tamanho variável.
Nas mulheres, podem aparecer no colo do útero, vagina, vulva, região pubiana, perineal, perianal e ânus. Em homens podem surgir no pênis (normalmente na glande), bolsa escrotal, região pubiana, perianal e ânus. Essas lesões também podem ocorrer na boca e na garganta em ambos os sexos. Já as infecções subclínicas (não visíveis ao olho nu), podem ser encontradas nos mesmos locais e não apresentam nenhum sintoma ou sinal.
Diagnóstico
O diagnóstico é feito através de técnicas de biologia molecular (PCR), que detectam a presença do DNA do vírus. Não há medicamento específico para eliminar o vírus, no entanto, o tratamento das verrugas genitais é individualizado, dependendo da extensão, quantidade e localização, e será indicado pelo médico do paciente. Podem ser usados laser, eletrocauterização, ácido tricloroacético (ATA) e medicamentos que melhoram o sistema de defesa do organismo.